 小児喘息では、アレルギーによる炎症が起きて気管支がせまくなることで、ゼーゼー・ヒューヒュー(喘鳴)や咳などの症状がでます。
小児喘息では、アレルギーによる炎症が起きて気管支がせまくなることで、ゼーゼー・ヒューヒュー(喘鳴)や咳などの症状がでます。
喘息患者さんの多くは、幼少期にダニや花粉などのアレルゲン(原因物質)によってアレルギーが引き起こされます。子供の喘息の80−90%は乳幼児期に発症すると言われており、この時期に診断され治療を行われることが多くなっています。
ただし、乳幼児期では風邪やウイルス感染などでもゼーゼー・ヒューヒューといった症状が出やすく、喘息の診断がむずかしい場合が数多くあります。そのため乳幼児期(5才以下)と学童期以降(6才以上)の喘息は分けて考える必要があります。
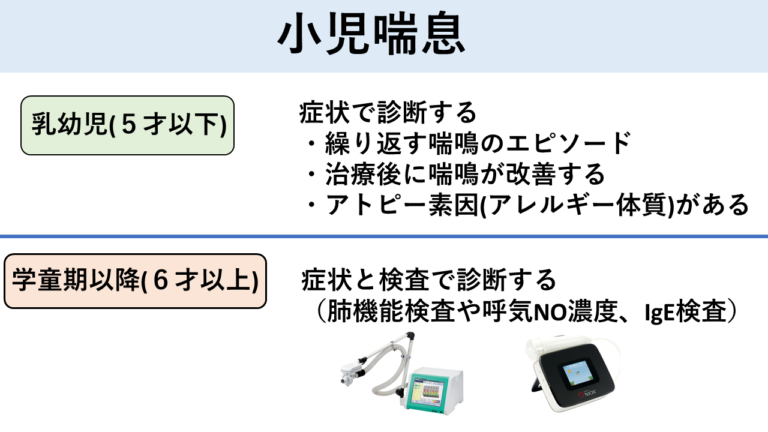
乳幼児期(5才以下)の喘息
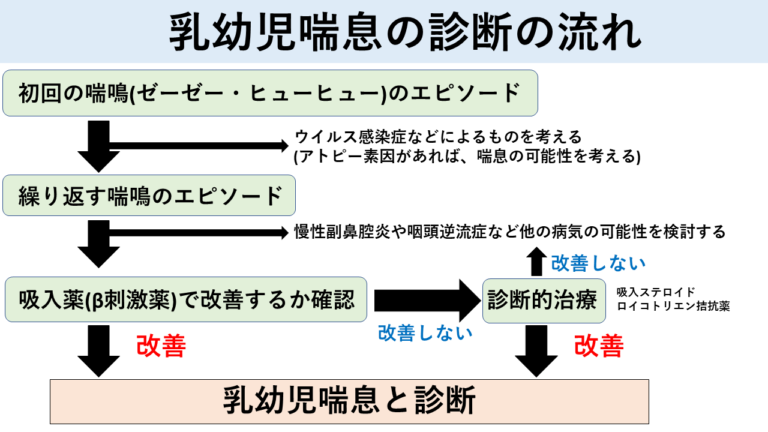
乳幼児喘息の診断
 乳幼児期は、喘鳴(ゼーゼー・ヒューヒュー)が出やすく、風邪やウイルス感染によっても喘息のような症状が出ることがあります。これは、乳幼児期にはまだ気管支がせまく発達が未熟であること、気道分泌物が多いことなどが原因と考えられています。また乳幼児期は、肺機能検査や画像検査なども簡単にはできないため、喘息の診断は症状や経過によって行われます。
乳幼児期は、喘鳴(ゼーゼー・ヒューヒュー)が出やすく、風邪やウイルス感染によっても喘息のような症状が出ることがあります。これは、乳幼児期にはまだ気管支がせまく発達が未熟であること、気道分泌物が多いことなどが原因と考えられています。また乳幼児期は、肺機能検査や画像検査なども簡単にはできないため、喘息の診断は症状や経過によって行われます。
特に喘息の診断において重要な症状は、
- 繰り返す喘鳴(ゼーゼー・ヒューヒュー)のエピソードが3回以上ある
- 吸入気管支拡張薬(β刺激薬)によって喘鳴や呼吸状態が改善する
この2つの症状がある場合、喘息と診断して治療します。
ただし、吸入気管支拡張薬(β刺激薬)で症状があまりよくならない場合でも、治療を開始して喘鳴・呼吸症状が良くなった場合に喘息と診断することがあります。初めて喘鳴が出た場合でも、他にもアトピー素因(アレルギー体質:アトピー性皮膚炎や食物アレルギー)があるか、喘息の家族歴があるか、などの病歴や吸入薬への反応性とも合わせて喘息と判断することがあります。
乳幼児喘息と診断された後
乳幼児期の喘鳴(ゼーゼー・ヒューヒュー)の多くは徐々に改善してきますが、約2割程度は学童期も続きます。学童期以降も喘息が続くかどうか判断する上で、以下の項目(乳幼児IgE関連喘息の診断に有用な所見)が重要となってきます。以下のようなアトピー素因(アレルギー体質)をもつ乳幼児の喘息患者の多くは学童期まで症状が継続するため、ステロイド吸入薬やロイコトリエン拮抗薬の内服でしっかりと治療を行う必要があります。

学童期(6才以上)以降の喘息
子供の喘息の80−90%は乳幼児期に発症し、思春期に向けてよくなっていきます。学童期以降の喘息では、アトピー素因(アレルギー体質)を持つ方が多いため、ダニやハウスダストなどのアレルゲンを避けることが重要となってきます。喘息の診断は、症状と合わせて肺機能検査や呼気一酸化窒素(NO)濃度測定、特異的IgE抗体検査を行い判断します。
小児喘息ではどのような検査を行うか?

肺機能検査
肺機能検査は、息を吸ったり吐いたりして、肺の機能を調べる検査です。
主に評価する項目は以下の3点です。
- 努力性肺活量:最大に吸うことができる空気の量で、肺の柔らかさを見る
- 1秒量:一秒間に吐き出すことのできる空気の量で、気管支の閉塞の程度を見る
- 1秒率:1秒量/努力性肺活量のことで、気管支の閉塞の有無を見る
喘息では、気管支の炎症による閉塞の程度を見るので、1秒率や1秒量が重要となってきます。
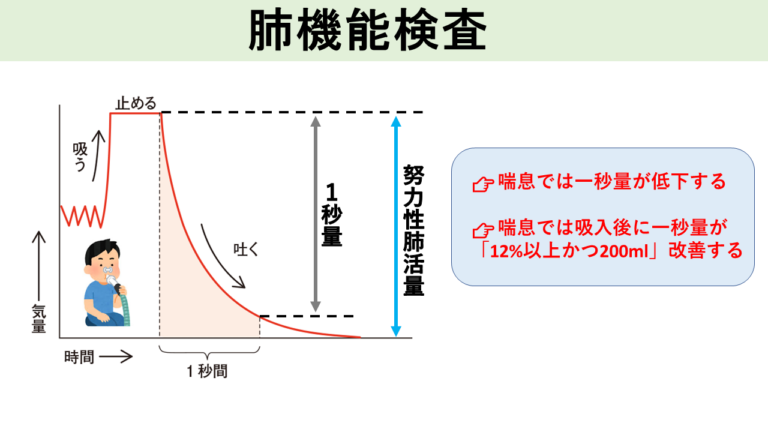
気管支喘息では、炎症により気管支が細くなった状態になるため、肺機能検査では「閉塞性障害」と呼ばれる異常が見られます。閉塞性障害では、息を吐く力が落ちるため肺機能検査で一秒率や一秒量が低下します。一秒率が70%以下となった場合、気管支がせまい状態と判断されます。
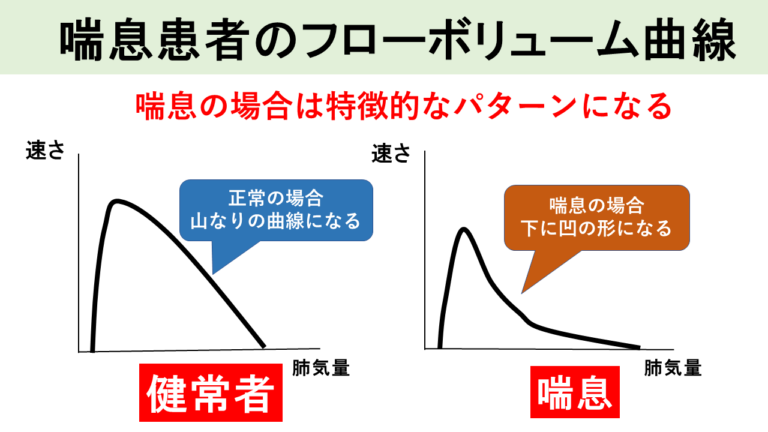
また肺機能検査で、思いっきり吐いた時に得られる曲線をフローボリューム曲線といいます。気管支喘息の方では、フローボリューム曲線が凹の曲線になるのが特徴です。
気道可逆性試験
気管支喘息の診断では、吸入薬(短時間作動型のβ刺激薬)の使用により肺機能が良くなることを確認することが重要です。これを「気道可逆性がある」と言います。気道可逆性を確認するために吸入薬(短時間作動型のβ刺激薬)使用15-30 分後に肺機能検査を行い、前後の一秒量を比較します(気道可逆性試験)。一秒量が12%以上かつ200mL改善した場合に、「気道の可逆性がある」と判断し喘息の疑いが強くなります。また喘息では、吸入後に咳や喘鳴などの症状も良くなります。
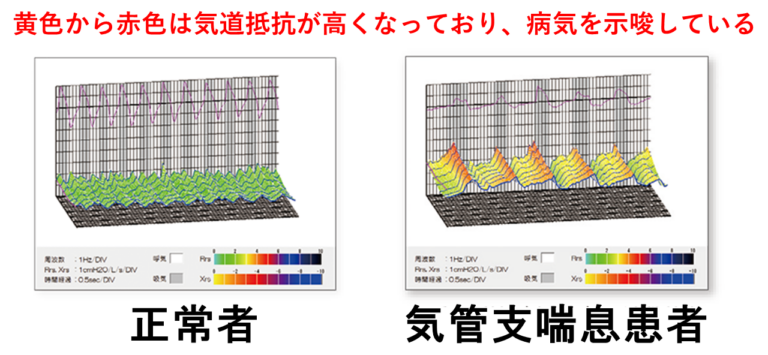
気道抵抗性試験(モストグラフ)
当院では、上記のような肺機能検査に加えて、モストグラフと呼ばれる気道抵抗(=せまさ)を見る検査を行います。通常の肺機能検査と同様にマウスピースを加えて、約20秒間通常通りの呼吸をするだけでよい簡単な検査です。4〜5才の小さなお子さんでも検査を行うことができるので、小児の患者さんには非常に有用な検査です。
下の図は検査の結果の一例ですが、気管支がせまいと波の山が高く赤-黒色に表示されます。反対に気管支が広く特に問題のない方では、山が平らで緑色に表示されます。
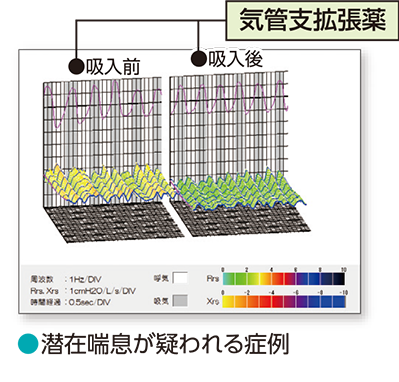
モストグラフでも、気道可逆性試験を行うと吸入薬(短時間作動型のβ刺激薬)の使用により気道の抵抗が良くなります。下記の例でも、吸入薬使用後に気道抵抗が改善し、波が低く、緑色へ変化していることがわかります。
呼気一酸化窒素濃度測定(NO検査)
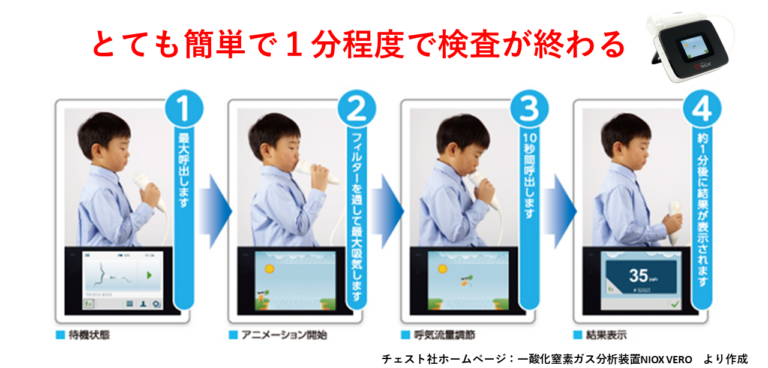
喘息患者さんでは、気道の炎症により一酸化窒素(NO)を作る酵素が増え、呼気中NO濃度が増加することが知られています。小児では正常値は20ppb以下で、 35ppb以上ならば喘息の疑いがあります。鼻炎があると呼気NOを上昇させるため、結果の解釈に注意が必要です。 検査方法も非常に簡便です。息を吐いた状態でマウスピースを加え、大きく息を吸い込みます。その後、一定の速度で息を吐き出し、終了です。約1分程度で分析し結果が表示されます。
特異的IgE抗体検査(キャップラピッドアレルゲン8)
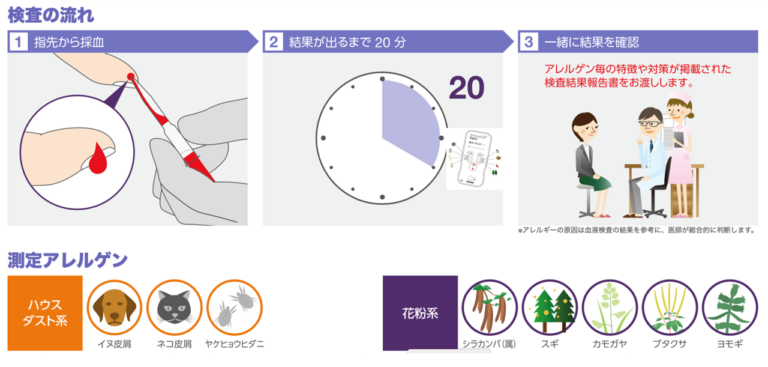
特異的IgE抗体検査は血液検査で、何に対してアレルギーを持つかを調べることができます。当院では、小児の患者様にはイムノキャップラピッドアレルゲン8検査を行っています。この検査のメリットは、少量の血液(0.1ml)で行えることで、耳や指先から小さな針で採血し、結果が20分程度ですぐにわかります。血液の量が非常に少なくて済むので、小さなお子様でも安全に行えます。対象となるアレルゲンは8項目のみで、スギ・ブタクサ・カモガヤ・ヨモギ・シラカンバの花粉系とイヌ・ネコ・ヤケヒョウダニのハウスダスト系になります。
小児の総IgE値の基準値
| 1歳未満 | 20 IU/ml以下 |
|---|---|
| 1~3歳 | 30 IU/ml以下 |
| 4~6歳 | 110 IU/ml以下 |
| 7歳以上 | 170 IU/ml以下 |
また特定のアレルゲンに対する反応ではなく、全体的なアレルギー反応の強さや体質を示すものとして「血清総IgE値」というものがあります。こちらは高ければ高いほど強いアレルギー反応が出ていることになりますが、小児の場合の基準値は上記のようになります。
小児喘息の治療について

喘息のお子様の治療は、①環境整備、②運動療法、③薬物療法の3つが基本です。
環境整備
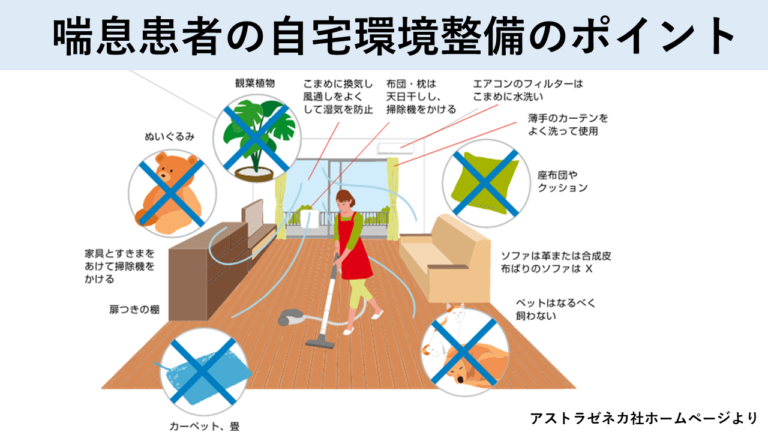
多くの喘息患者さんは、何らかの吸入アレルゲンを持っており、アレルゲンを排除する環境整備はもっとも重要な治療方法の一つです。喘息の発症やコントロールに関連するものとして多いのが室内アレルゲンで、ダニやゴキブリ、ネコやハムスターなどのペット、カビなどが挙げられます。それ以外にも、花粉・タバコの煙・黒板のチョークなどが喘息を悪化させるものとして報告されています。
部屋をこまめに掃除する、空気清浄機を設置する、などの環境整備が重要となってきます。以下に代表的なアレルゲンとその対処方法について説明します。
ダニ
 一般家庭において問題となるダニとしては、ヤケヒョウダニとコナヒョウダニの2種類です。これらのフンや死骸が、アレルギーの原因物質となります。喘息・鼻炎の小児患者では80%以上が、大人でも50%以上が原因となっており、重要な吸入アレルゲンと考えられています。
一般家庭において問題となるダニとしては、ヤケヒョウダニとコナヒョウダニの2種類です。これらのフンや死骸が、アレルギーの原因物質となります。喘息・鼻炎の小児患者では80%以上が、大人でも50%以上が原因となっており、重要な吸入アレルゲンと考えられています。
ダニアレルゲンを回避する方法としては、
- 週1回はシーツを外して寝具表面に直接掃除機をかける
- 布団カバー・シーツの交換(ダニの通過できない高密度繊維のものが望ましい)
- 床の掃除を3日1度は行う
- 年1回は大掃除(床以外のタンスの上などの掃除)を行う
などがあります。カーペットはなるべく置かないで、またソファも布製ではなく革張りの方が望ましいでしょう。お子さんでは、ぬいぐるみにダニが潜んでいることもあるので、できる限りぬいぐるみを持たないようにしましょう。どうしても必要な場合は、こまめに洗濯したり、時折コインランドリーでしっかりと乾燥機をかけると良いでしょう。
ペット
飼育率の高いイヌやネコの他に、ウザギやモルモットなどが原因となります。アレルゲンタンパク質は、これらのペットの皮屑・尿・唾液に存在しており、ダニと比較すると量が多く浮遊して空中をただよいやすいといった特徴があります。
回避方法としては、ペットへの接触を控える、野外での飼育にする、屋内飼育の場合はペットを寝室には入れない、空気清浄機を設置する、などの対応策があります。
真菌(カビ)
真菌(しんきん)とはカビのことで、アスペルギルス・カンジダ・アルテルナリア・マラセチアなどの種類があります。これらの真菌は、喘息だけではなくアレルギー性鼻炎・アトピー性皮膚炎などの様々なアレルギー疾患に関与しており、種類によって関わる疾患が異なってきます。
真菌は、回避するのは難しいですが、何よりもまず室内にカビが生えにくくし、風通しをよくすることが重要となってきます。
虫
虫の排泄物や虫体由来のタンパク質が原因物質となり、鼻炎や喘息を引き起こします。虫は種類が非常に多岐に渡りますが、検査で行うことができるのがゴキブリ・ガなどと限られています。日本では、ガへのアレルギーが最も高く、春や秋に増加し、アレルギー患者の30-40%が検査陽性となると言われています。
回避方法としては、ダニアレルゲン対策と同様に、換気とこまめな掃除が基本となります。ゴキブリアレルゲンの回避には、清掃や殺虫剤の使用によりゴキブリアレルゲンの量を減らすことが重要です。ゴキブリアレルゲンは落下が早く空気中に浮遊しにくいので、空気清浄機の効果は低いと言われています。
運動療法
 喘息が落ち着いてれば、運動を制限する必要はありません。発作が起こることを恐れて運動を控えてしまうと体力が落ちて、軽い運動でも息が上がって発作を起こしやすくなります。 運動の中でも水泳は喘息の患者さんの運動に適していると言われていますが、それは以下のような要因があります。
喘息が落ち着いてれば、運動を制限する必要はありません。発作が起こることを恐れて運動を控えてしまうと体力が落ちて、軽い運動でも息が上がって発作を起こしやすくなります。 運動の中でも水泳は喘息の患者さんの運動に適していると言われていますが、それは以下のような要因があります。
- 呼吸筋力や肺活量を鍛えることができる
- 自律神経の働きを高めることができる
- 陸上スポーツより空気が湿潤しており、気管支収縮を誘発しにくい(運動誘発性喘息が起きにくい)
ただし、水泳に関しては喘息の予防や改善効果を明確に示す科学的根拠が一貫しておらず、喘息のコントロールを改善させるには、吸入薬による治療をしっかり行うことが一番大切です。
薬物療法
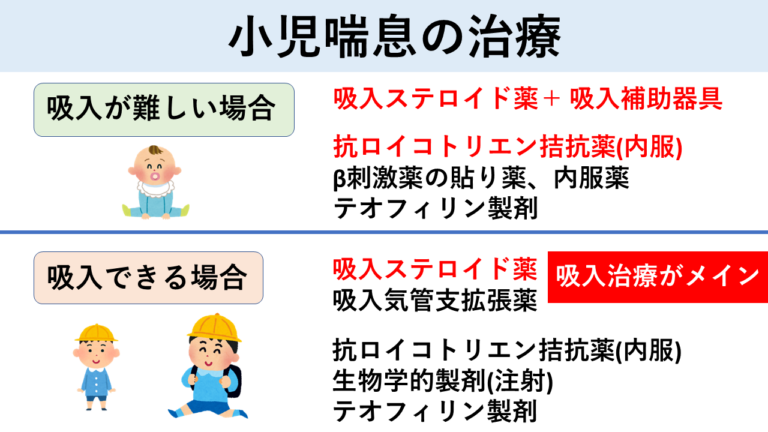
喘息治療は吸入ステロイドが最も重要な治療となります。吸入することが難しい乳幼児期の喘息患者さんでは、吸入補助器具(スペーサー)を使用した上で吸入ステロイド薬で治療を行うか、抗アレルギー薬の内服や気管支拡張薬の貼り薬での治療を行います。
吸入ステロイド薬は、気管支の炎症を抑えることで、喘鳴や発作を起こさないようする効果があります。また気管支拡張薬(β刺激薬)は、咳や喘鳴などの症状を抑える効果があります。


吸入薬の剤形について


吸入薬には、大きく分けて2種類あります。
粉末タイプの薬が入っているドライパウダー(DPI)とガスタイプの薬が入っている加圧定量噴霧式製剤(pMDI)があります。ドライパウダーでは、自身の力で吸入するため、吸う力が弱い乳幼児の場合不向きです。pMDIでは、薬の噴射にタイミング合わせて吸入する必要があります。乳幼児はタイミングを合わせて吸入するのは難しいので、スペーサーという補助器具を使用することで通常の呼吸で吸入が可能となります。
上記のような特徴から、乳幼児期の吸入治療はpMDI + スペーサーで行い、学童期以降の吸入治療はpMDI、ドライパウダーどちらでも可能になります。ドライパウダー製剤で治療し、声枯れや喉の違和感の副作用があった場合にはpMDIへ変更することがあります。
スペーサーは、6歳未満の喘息患者において初回のみ保険適応でスペーサーを処方することが出来ます。ご自分で購入する場合は、1000円~3000円程度かかります。いくつかの種類があるので、ご相談ください。
吸入治療を始める前には、当院では看護師より吸入方法についても説明がありますが、自身でも動画で確認しておきましょう。
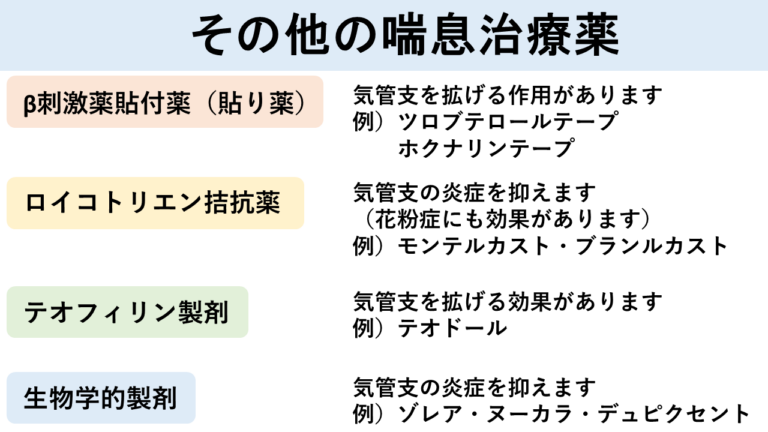
- フルティフォーム・オルベスコ・メプチン・アドエアエアー吸入方法:
https://www.youtube.com/watch?v=IFtUPgQgrDo&t=2s - パルミコート吸入方法:
https://www.youtube.com/watch?v=nLBaR9ouMOA - アドエアディスカス吸入方法:
https://www.youtube.com/watch?v=B72DlJlgOhI&t=4s - スペーサーの使用方法:
https://www.youtube.com/watch?v=2kpD6F8YZCQ&t=168s

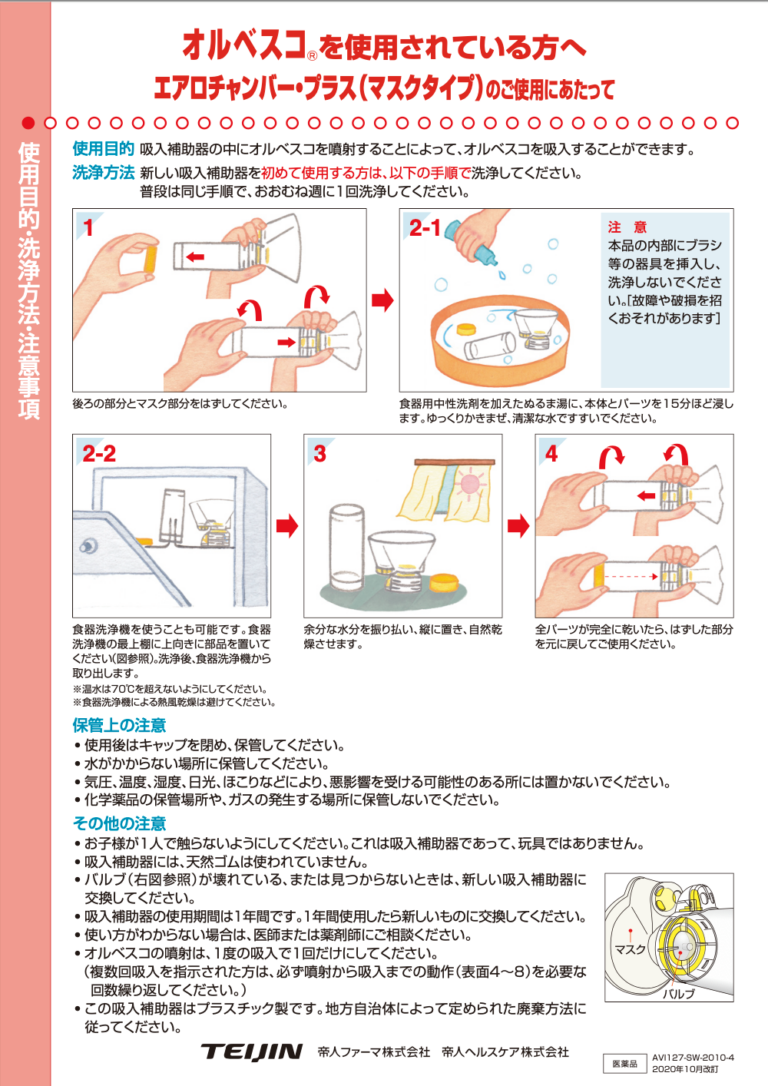
普段の喘息の状態が重要!

吸入ステロイドや抗アレルギー薬での治療が開始となった後も、喘息治療が患者様にあっているかどうか、喘息のコントロールが良好かどうか、などを外来の定期通院時にチェックしていきます。外来での診察時に、普段の状況を知るためにJPAC質問表・ピークフロー値・喘息日記を使って確認し、定期的に肺機能検査や呼気NO濃度などを行って検査結果を参考にして治療を調整します。
喘息のコントロールが良いと判断すれば、吸入薬の量を減らしたり、薬の種類を減らします。逆にコントロールが不良の場合は、吸入薬を変更したり、薬の種類を増やします。喘息症状が落ち着いているにも関わらず、吸入薬を漫然と使い続けるのは副作用の面からも良くないので、状態がよければ減量していきます。
JPAC喘息質問表
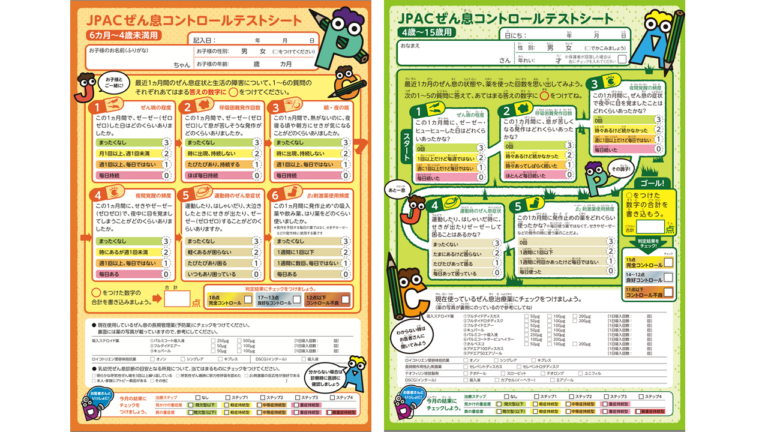
以下のような質問表を用いて喘息コントロール状態を把握します。喘息治療ガイドラインでも掲載されており、患者様の状態把握に有用な質問表と言われています。
- この1ヶ月間にゼーゼー、ヒューヒューした日はどのくらいありましたか?
- この1ヶ月間に息が苦しくなる発作はどれくらいありましたか?
- この1ヶ月間に喘息の症状で夜中に目を覚ましたことはありましたか?
- 運動したり、はしゃいだ時に、咳が出たりゼーゼーして困ることはありますか?
- この1ヶ月間に発作止めの薬をどのくらい使用しましたか?
これらの質問表から点数を合計し、
●15点以上であれば、非常に良いコントロール状態
●12−14点では、良好なコントロール状態
●11点以下では、コントロールが良くない
と判断します。定期的に質問表を使って症状を観察します。
ピークフローメーター
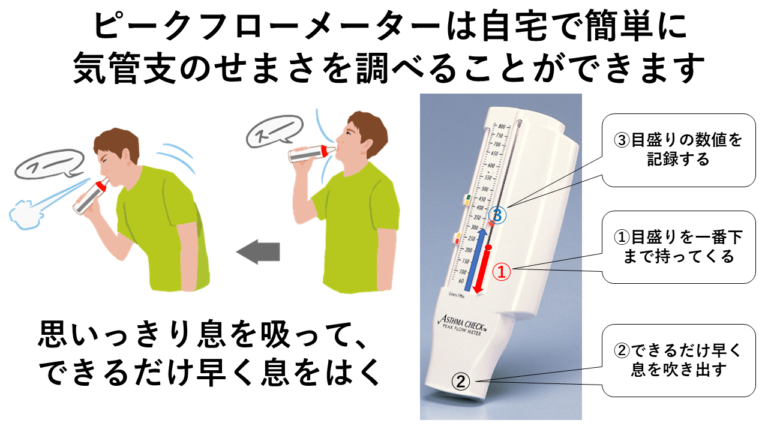
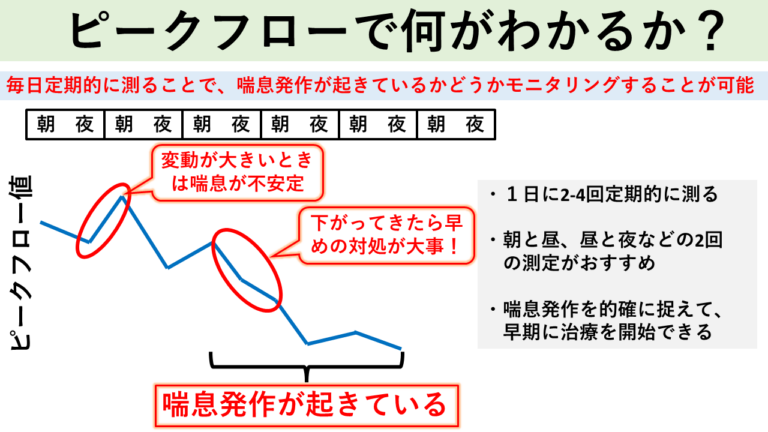
ピークフローメーターは、小型の医療機器で、患者さん自身が自宅で肺機能検査を簡単に行うができます。ピークフローメーターで測定された値(ピークフロー値)は、気道が狭くなっている度合いを示すものです。値が低いほど気道が収縮して発作が起きいている状態であることを示します。気道の状態を知るために毎日ピークフロー値を測定し、喘息日記を使用してピークフロー値、使った薬、症状を毎日記録することで、患者様自身だけでなく医療スタッフにも、喘息の状態がわかり、治療の参考になります。
ピークフローメーターでは以下のことがわかります。
- ピークフローの値が低くなってきた時は、発作のサインです。
- 日内変動が大きい時は、状態が不安定で過敏性が高まっています。
- 治療反応性を観察することができます。
一日2回、朝と昼(もしくは昼と夜)に測定を行うのがおすすめです。
喘息日記の記載

喘息日記には、日々の症状、治療内容、ピークフロー値、発作がいつ起きてどんな治療をしたのか、などを記載します。これによって、クリニックを受診した際に医師や看護師が一目で普段の状態を把握することができます。さらに、夜間に調子が悪くなって救急外来を受診した際にも、医師が喘息日記を見ることで普段の治療内容やコントロールの状態を把握することができるようになります。
吸入ステロイドはやめることができるのか?
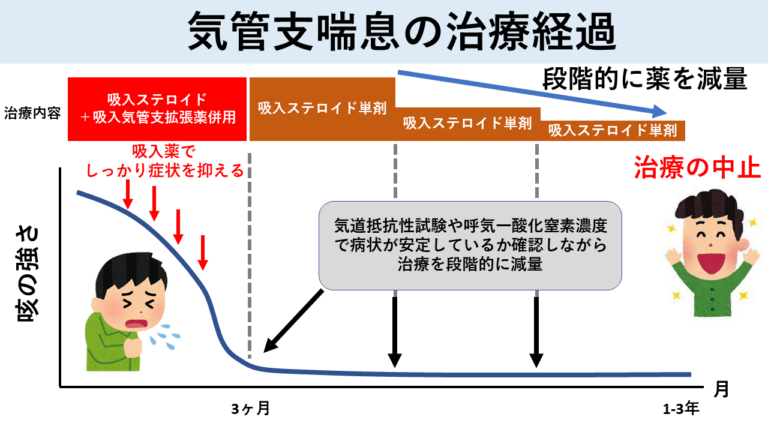
吸入ステロイドは喘息治療で最も重要ですが、いつまで続けたら良いのかはわかっていません。小児喘息の1/2-2/3は、思春期までに治ることが報告されています。多くの喘息は、お子さんの成長とともに改善してくるため、喘息のコントロールが良ければ、徐々に吸入ステロイドを減量し中止を検討します。具体的には吸入ステロイドを開始もしくは減量後に、3〜6ヶ月間様子を見て落ち着いていればさらに減量を行なっていきます。
喘息発作が起きた時の対応は?
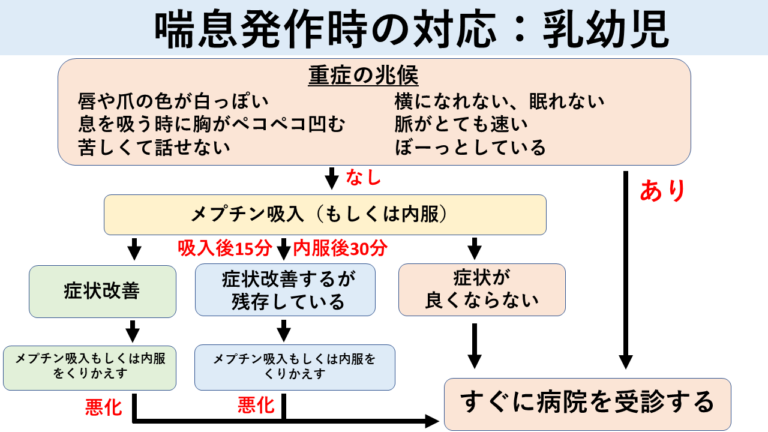
喘息発作が起きた場合は、軽度の場合には吸入の気管支拡張薬であるメプチンの吸入や内服で経過を見ます。多くの場合、あらかじめメプチンの吸入薬や内服を処方しておきますので、自宅で対応が可能です。
重症の場合は、すぐに病院を受診する必要があります。重症のときの症状として見られるものには、苦しくて横になれない・話せない、意識がぼーっとしている、唇や爪の色が白っぽいなどの症状があります。
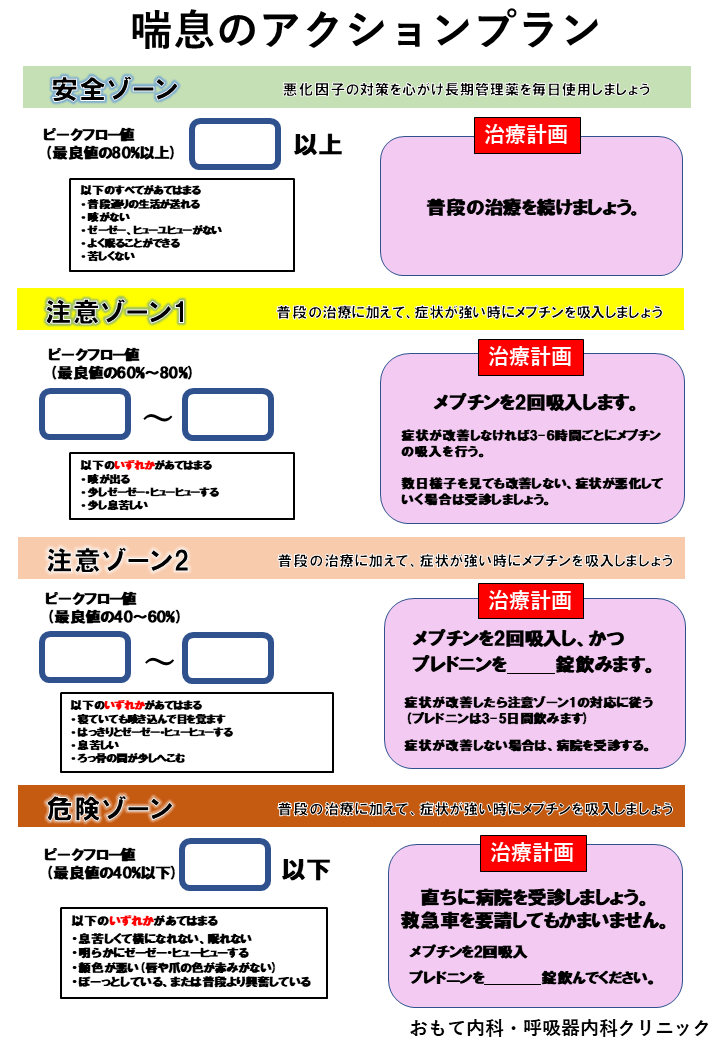
当院では発作が起きた場合の対応を、患者様個々にまとめたアクションプランを個別に準備してお渡ししています。ピークフローを測定できる子供では、ピークフロー値に応じた対応を行います。軽い発作の場合は、自宅でアクションプランに沿って対応していただき、よくなった場合は後日受診した際にその状況について報告していただきます。そうすることで、軽い発作の場合は、受診する必要がなくなります。
院長からのメッセージ
 小児喘息は、診断や治療の難しい病気です。一度しっかりと調べて、お子様にどのような治療があっているのか、吸入薬を減量できないか、など検討する必要があります。喘息でお困りの場合は、当院では十分な検査体制や指導体制を整えていますので、一度ご相談ください。
小児喘息は、診断や治療の難しい病気です。一度しっかりと調べて、お子様にどのような治療があっているのか、吸入薬を減量できないか、など検討する必要があります。喘息でお困りの場合は、当院では十分な検査体制や指導体制を整えていますので、一度ご相談ください。
監修 呼吸器専門医・医学博士 表紀仁






